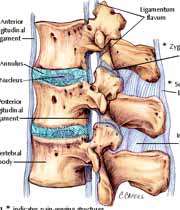
طناب
نخاعی استوانه ای از بافت عصبی که ضخامت آن تقریباً به اندازه انگشت کوچک
است و 38 تا 45 سانتی متر طول دارد. این طناب از سوراخ جمجمه شروع می شود
به طوری که از بالا با بصل النخاع در ارتباط است و درون کانال ستون مهره ای
تا سطح قاعده بدنه الویه مهره کمری 1 L پائین کشیده شده است و در آنجا به دسته ای از رشته های عصبی به نام اعصاب دم اسبی ختم می شود. این اعصاب از مناطق کمری و خاجی ستون فقرات بیرون می آیند. طناب نخاعی از 31 قسمت
تشکیل شده است که از هر کدام یک جفت عصب خارج می شود. ضخامت این طناب در
نقاط مختلف متفاوت است و در نواحی گردنی و کمری قدری ضخیم تر است. زیرا در این ناحیه عصب بزرگی برای نواحی دست و پا از نخاع خارج می شود. این دو ناحیه را برجستگی های گردنی و کمری نخاع می گویند.
اعمال طناب نخاعی
1 – رابط میان مغز و اعصابی است که به بخش های طرفی تنه و دست و پا می روند.
2 – مرکز مهم اعمال رفلکسی است .
اعصاب نخاعی شامل : 8 جفت گردنی ، 12 جفت توراسیک ( سینه ای )، 5 جفت عصب کمری ، 5 جفت خاجی ، 1 جفت دنبالچه ای
معلول ضایعه نخاعی
به فردی اطلاق می شود که به هر علتی اعم از تروما یا ضربه، بیماری های مادرزادی، بیمارهای عفونی، تومور مغزی
یا سرطان، بیماری های مغزی و عروقی و یا حتی مراحل پیشرفته ضایعات
دیسکوپاتثی، نخاع از زیر منطقه بصل النخاع تا ناحیه انتهای شبکه دم اسبی که
توسط ستون فقرات محافظت می شوند دچار آسیب شده و مقدار ضایعه آن از قسمتی
تا قطع کامل و یا له شدگی و تغییرات استحاله ای باشد که نتیجه آن ایجاد
عوارض حرکتی و حسی و یا اتونومیک یک یا چند اندام و تنه است.
ضایعات طناب نخاعی و ریشه های آن
1 – کنکشن CONCUSSION که باعث ایجاد علائم عصبی خفیفی شده و پس از چند ساعت بهبود می یابند.
2 – کوفتگی نخاع : CONTUSION که منجر به ادم و خونریزی سطحی طناب نخاعی می شود.
3 – فشردگی نخاع : COMPRESSION که
با ادم وایسکمی شدید همراه بوده و منجر به نکروز می شود. این ضایعه ممکن
است دائمی باشد و یا این که پس از مدتی به آهستگی تخفیف یابد.
4 – قطع
کامل نخاع : که منجر به از بین رفتن کلیه اعمال فیزیولوژیکی نخاع در زیر
محل ضایعه به طور دائمی می شود. این ضایعه در اثر زخم شدن به عقب؛ چرخیدن و
فشردگی نخاع ایجاد می شود ممکن است منجر به جراحی کانال نخاعی کمری شود.
اتیولوژی آسیب های نخاعی
1 – عوامل با منشاء خارجی :ضربات شدید و ناگهانی ، تصادف رانندگی ، سقوط از بلندی ، صدمات زمان تولد، صدمات ناشی از گلوله ، صدمات ناشی از ورزش
2 – عوامل با منشاء داخلی :تومورهای
مغزی و نخاعی ، عفونت ها ؛ میلیت ، اختلالات عروقی ، تغییرات دژنراتیو(
تخریب دیسک) ، ادم ، هماتوم و پارگی دیسک ،مولییپل اسکلزوزیس ، اختلالات
مایعات نخاعی ، التهاب سلول های نخاعی
عوارض آسیب های نخاعی
1 – سیستم تنفس:صدمه و آسیب به مهره های گردنی یا شکستگی بالای 4 C مشکلات خاصی را در عمل تنفس به وجود آورده و باعث توقف کامل تنفس می شود صدمه زیر 4C در صورت فعال بودن عصب فرنیک باعث تنفس دیافراگماتیک خواهد شد.2 – سیستم قلبی و عروقی :هرگونه قطع عرضی در طناب نخاعی بالاتر از سطح T5 ا ثر اعصاب سمپاتیک را بر سیستم قلبی و عروقی از بین می برد و باعث مشکلات فوری شامل برایکاردی – هیپوتانسیون و کاهش برون ده قلبی می شود.3 – سیستم ادراری:رتانسیون
ادراری یک علامت شایع در صدمات حاد نخاعی و شوک نخاعی است. مثانه با توجه
به فقدان اثر مهاری مغز بسیار تحریک پذیر می شود در نتیجه مکرراً مقدار کمی
ادرار دفع خواهد کرد که دفع مثانه به طور کامل صورت نگرفته و این امر منجر
به اتساع مثانه و احتباس ادرار و بروز عفونت و سنگ های ادراری می شود.4 – سیستم معده ای – روده ای:چنانچه طناب نخاعی بالاتر از 5 T و به طور عرضی قطع شود فقدان عصب رسانی سمپاتیک ممکن است که منجر به ایجاد اتساع ایلئوس و معده شود.
مشکلات دفعی ؛ سختی و احتباس مدفوع نیز ایجاد می شود.
5)شوک نخاعی و هیپورفلکس خود به خودی:شامل انبساط مثانه (در اثر استاز ادراری) و انبساط روده و زخم فشاری
6)هایپرورفکسی معمولاً در ضایعات نخاعی بالای سطح 6 T به
وجود می آید. اگر یک محرک شدید احشایی و یا یک محرک دائمی روی استخوان های
زیر ناحیه ضایعه وجود داشته باشد و یا مثانه این بیماران تحت کشش بیش از
حد قرار گیرد. علائم آن عبارت اند از سردرد؛ عرق نواحی بالای سطح ضایعن؛
گرفتگی بینی؛ تیره شدن بینایی؛ فشارخون؛ تندی و یا کندی ضربان قلب؛ کشش بیش از اندازه مثانه در این بیماران به علل زیر حادث می شود :
الف ) گرفتگی سوند تخلیه کننده
ب ) پر شدن کیسه ادرار
ج ) غلط بسته شدن سوند
د) عمل تعویض سوند
هـ ) اتساع بیش از حد مثانه
و) افزایش گاز در روده ها و افزایش و تجمع مدفوع و یا هر نوع تحریک روی رکتوم
ز) تحریکات پوستی مثل سوختگی – که جت جلوگیری از آن بایستی عوامل ایجاد کننده را حتی الامکان برطرف نمود.
(7هایپروترمیا :HYPERTHERMIA
ممکن است دمای بدن این بیماران تحت تأثیر محیط گرم؛ افزایش یابد که باعث علائم زیر می گردد:
الف ) پوست گرم؛ قرمز و خشک
ب ) احساس ضعف
ج) سرگیجه
د) اختلال بینایی
هـ) سردرد
و) تهوع
ز) دمای بالا
ج ) نبض نامنظم و ضعیف
جهت کاهش هایپروترمیا و تنظیم دمای بدن بیمار بایستی از روش های زیر استفاده نمود
بیمار
به طور خودکار مدت زمانی را که می تواند در یک محیط گرم باقی بماند را به
دست آورد. از مایعات استفاده کند. از لباس های نازک نخی و سبک استفاده کند. جهت
جلوگیری از آفتاب زدگی از کلاه استفاده کند. از اسپری خنک کننده استفاده
نماید. اطراف بیمار جریان هوا برقرار باشد و اگر دمای بدن بیمار از 40 سانتی گراد بیشتر شد به پزشک مراجعه کند.
8 – هیپروترمیا HYPOTHERMIAهمچنین وقتی که یک بیمار نخاعی در محیط سرد به مدت طولانی قرار گیرد علائم زیر به وجود می آید:
الف ) پوست سرد
ب ) لرز
ج ) کاهش دمای بدن
د) کاهش فشارخون ؛ نبض و تنفس
هـ( پریشانی که بایستی برای رفع آن از لباس گرم استفاده نمود و بیمار از محیط سرد خارج شود و اندام های او را با حوله های گرم پوشاند.
9)از
آنجا که این بیماران اکثراً در وضعیت درازکش قرار دارند هنگام تغییر وضعیت
و قرار گرفتن در حالت نشسته و یا ایستاده به علت تجمع خون در اندام های
تحتانی و محوطه شکم دچار کاهش ناگهانی فشارخون همراه با
سرگیجه
می شوند که با استفاده از جوراب کشی در ناحیه اندام های تحتانی و شکم بند
در ناحیه شکم و همچنین تغییر وضعیت بیمار به صورت تدریجی می توان از آن
جلوگیری نمود. اگر در روی ویلچر بیمار دچار این حالت شد با افقی نمودن
ویلچر می توان از کاهش فشارخون جلوگیری نمود و پس از بهبود حالت بیمار به
تدریج به وضعیت اولیه برگرداند. البته کاهش فشارخون می تواند به علت کاهش
دفع ادرار نیز باشد که پس از دفع ادرار بهبود می یابد
10)تجمع
مایع داخل کانال نخاعی به علت تغییرات نرولوژیکی در 5 تا 10% بیماران
نخاعی به وجود می آید که ممکن است از چند ماه تا چند سال بعد از ضایعه به
وقوع بپیوندد علائم آن بشرح زیر است: کاهش ناگهانی درد و یا حس بیمار و یا
افزایش ناگهانی و زیاد درد – افزایش عرق و تعریق غیر طبیعی – اتونومیک
دیسرفلکس.
همچنین در بیماران ضایعه نخاعی سطوح 4 T به
بالا به علت فلج عضلات بین دنده ای بیمار؛ فعالیت های تنفسی کاهش یافته و
به علت کم شدن و یا از بین رفتن رفلکس سرفه و بازدم قوی زمینه مناسبی جهت
ایجاد بیماری های ریوی مثل پنومونی ؛ آتکلتازی و غیره ؛ فراهم می گردد که CHEST PT و آموزش های لازم تنفسی برای جلوگیری از عوارض ریوی اهمیت فراوانی دارد.
منبع: تبیان










 دچار
در رفتگی و جابجایی میگردد. 96% موارد جابجایی در اثر ضربه ایجاد می
شوند.جابجایی شانه می تواند به سمت جلو، بالایا پائین یا عقب باشد که در
85% موارد سر استخوان بازو به سمت جلو جابه جا می گردد.جابه جایی شانه
50-45% از موارد جابه جایی مفاصل بدن را تشکیل می دهد.
دچار
در رفتگی و جابجایی میگردد. 96% موارد جابجایی در اثر ضربه ایجاد می
شوند.جابجایی شانه می تواند به سمت جلو، بالایا پائین یا عقب باشد که در
85% موارد سر استخوان بازو به سمت جلو جابه جا می گردد.جابه جایی شانه
50-45% از موارد جابه جایی مفاصل بدن را تشکیل می دهد.

 درد زانو یکی از شایعترین علل مراجعه بیماران به پزشکان و شایعترین علت مراجعه مردم به متخصصین
درد زانو یکی از شایعترین علل مراجعه بیماران به پزشکان و شایعترین علت مراجعه مردم به متخصصین 


